血糖の流れは様々な制御機構で維持されています。
下の図は人における糖の動きを理解するのによく学んできた図になります。
食事から食物から血中への糖の流入・肝臓からの糖の放出の減少・肝臓からの糖の取り込み率の上昇・筋肉や脂肪組織の糖取り込み率の上昇・インスリン分泌により人の糖は一定の範囲で制御されています。
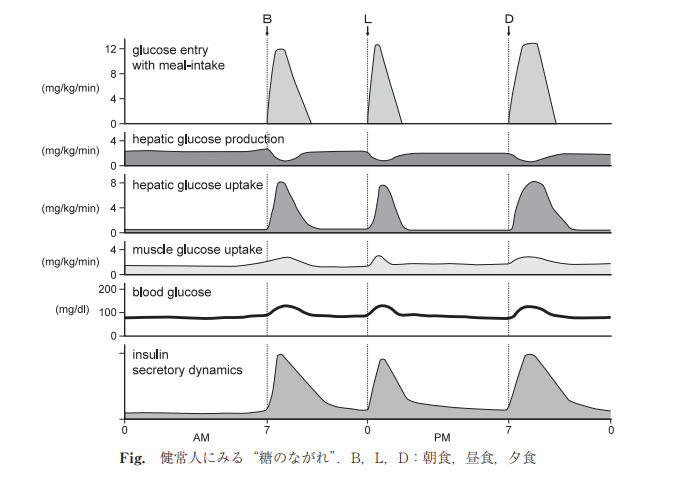
上記制御システムがうまく機能しなくなった又はインスリン分泌能力を超えた糖の摂取が続く事により、血糖値を制御できなくなりいわゆる糖尿病の状態になります。
治療として血糖を下げるとよく言いますが、正確には正常の糖の流れに近づける事が良い管理になります。
「自己血糖測定と持続血糖モニタリングについて」の記事で血糖測定する意味を説明させていただきました。
糖の流れを可視化できる持続血糖モニタリング(continuous glucose monitoring CGM)について今回少し詳しめに情報提供させていただきます。
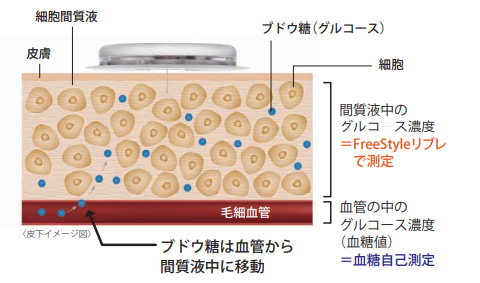
CGMとは、皮下に刺した細いセンサーにより皮下の間質液中の糖濃度(間質グルコース値)を持続的に測定することで、1日の血糖変動を知ることが出来る医療機器のことです。
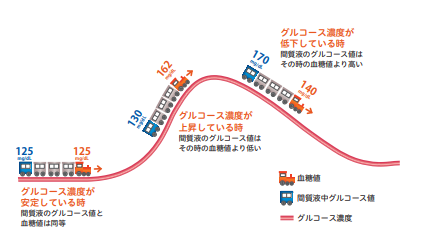
血糖値と皮下の間質グルコース値には下記図の様にタイムラグがありますが、間質グルコース値を知る事で1日の血糖値の動きが持続的に視覚的に理解する事ができます。

(右:リブレ 左:デクスコムG6)
糖尿病管理の指標としてHbA1cがありますが、注意しているのだけどなぜか低下しない・食前のタイミングで血糖測定しても高くないが改善しない・高血糖や低血糖など血糖の変動が大きい・急に血糖が下がる場合があるなど感じる事があると思います。
最初に記載した通り血糖値は様々な機構で維持されています。
1日の時間帯により食事摂取しなくても変化し、また食事内容や量・運動やストレスなど様々な要因で変動します。
また糖尿病治療薬には様々な効果を持った内服薬やライフスタイル・病態に合わせた様々なインスリンやGLP-1R作動薬などの注射製剤が過去に比べ自由に選択できるようになっています。
ひとりひとりの病態はすべて異なります。
また生活習慣の影響や薬剤の影響で病態判断を難しくすることもあります。
長期間の血糖管理状況を判断する検査やピンポイントの血糖測定だけでは判断できない事が、連続する血糖変動を可視化することにより解決策が見えてくるかもしれません。
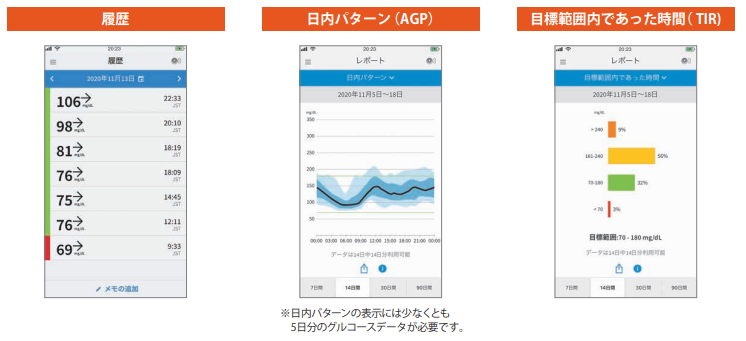

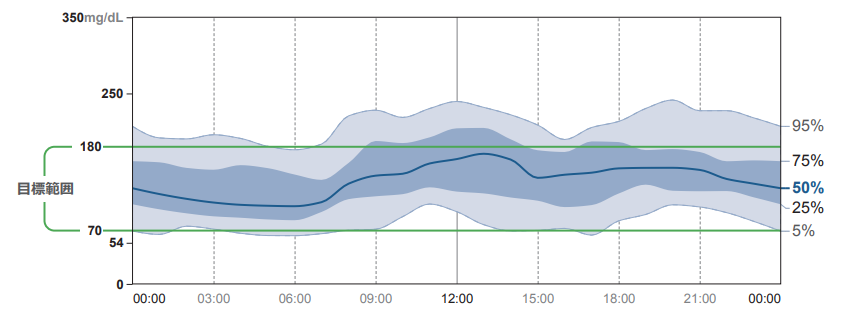
血糖の変動を視覚化した複数の見方で確認できます。
上記はリブレとデクスコムG6の画面の一部です。
ピンポイントの血糖値を確認だけではなく、24時間の糖の流れを点ではなく線で確認できます。
またCGMの結果で24時間の中でのTIR(Time in range70‐180mg/dl)を確認し極端な高血糖・低血糖を回避した質のよい血糖管理に繋げることができます。
糖の流れを可視化する事により生活習慣の見直し・低血糖の回避・薬剤の見直しが可能になってきます。
CGMは検査として病院で実施し糖の変動を可視化する事もできます。
またインスリン加療を受けている方は血糖測定の方法として継続して利用することが可能です。
自己血糖測定と持続血糖モニタリングの違いについては「自己血糖測定と持続血糖モニタリングについて」の記事をご参照ください。
糖尿病の合併症を避けるためには、状況を正しく確認し病態を理解して正常な糖の流れに近づける事が必要です。
また下記のような場合には継続または一時的にCGMを用いての血糖管理も検討してもよいかもしれません。
- インスリン加療を受けても血糖変動が大きい患者様
- 生活が不規則で血糖変動が大きい患者様
- スポーツや肉体労働など活動量が多く、血糖変動が起きやすい患者様
- 低血糖(特に夜間低血糖)のリスクがあり、対応する必要がある患者様
- インスリンを新規に使用または薬剤(インスリン・内服)変更する場合
- 食事や運動の効果を視覚的に理解し、質のよい管理を目標に教育的指導を行う場合
- 手術などを控え、ある程度期間内に血糖管理が必要な場合
お気軽にご相談ください。





